- Volver atrás
Polisomnografía
Técnica neurofisiológica que estudia el sueño mediante el registro de múltiples parámetros fisiológicos
¿Para qué sirve?
La polisomnografía nocturna (PSG) es una técnica por la que se consigue valorar el sueño de manera objetiva registrando un conjunto de múltiples parámetros fisiológicos.
La PSG continua siendo en la actualidad, la prueba objetiva principal para el diagnóstico de cualquier trastorno de sueño.
En los casos con sospecha de epilepsia o cuando se quiere una monitorización más amplia de la actividad cerebral cortical durante el sueño, el registro de PSG con EEG nos permite valorar más tiempo de registro que un electroencefalograma convencional debido a que el sueño puede ser un inductor de la actividad epiléptica en algunos casos de epilepsia.
También es fundamentalmente para el diagnostico de alteraciones respiratorias durante el sueño.
Detalles
- Hospitalización: No se requiere
- Recuperación: Inmediata
- Resultados del informe: 7 a 10 días
Solicita tu estudio del sueño y descubre cómo mejorar tu descanso
¿Por qué se pide una PSG en alteraciones respiratorias durante el sueño?
Ante las alteraciones respiratorios durante el sueño tenemos que distinguir ante qué situación patológica no encontramos con la máxima certeza. Para ello es fundamental registrar además de las variables respiratorias también las variables cerebrales.
Es muy importante para un correcto diagnostico que se codifiquen los eventos respiratorios según los criterios de codificación aceptados por la comunidad científica internacional, así las apneas e hipopneas tienen que ir asociadas a un microdespertar y/o a una desaturación de oxigeno.
Los microdespertares durante el sueño nos informa sobre fragmentación sueño, eventos s muy importante para valorar la calidad del sueño. Estos se definen un aumento de la frecuencia de la actividad cerebral de base durante el sueño, de una duración de 3 a 15 segundos, acompañada o no de un aumento de la actividad de EMG, aunque en el sueño REM este último criterio es obligado. Estos eventos deben tener 10 segundos de sueño antes y después del evento.
La desaturación se mide con la saturación de oxigeno en sangre de que se realiza mediante un dispositivo llamado pulsioximetro y que se coloca en uno de los dedos de la mano. Las desaturaciones se definen como un descenso de la saturación de oxigeno ≥3%.
En la actualidad los trastornos respiratorios se dividen en:
El Síndrome de apnea obstructiva del sueño. Este se caracteriza por una obstrucción total o parcial de la vía aérea superior y se define como la presencia en la polisomnografía de 5 o más eventos respiratorios con la presencia de esfuerzo respiratorio de más de 10 segundos de duración asociados a micorodeseprtar y/o desaturación de oxigeno.
El Síndrome de apnea central del sueño. Se define como cese transitorio de la respiración que puede originarse en el sistema nervioso central o bien ser secundario a una disfunción muscular y se define como la presencia en la polisomnografía de 5 o más eventos respiratorios con ausencia de esfuerzo respiratorio de más de 10 segundos de duración asociados a micorodeseprtar y/o desaturación de oxigeno.
El Síndrome de hipoventilación durante el sueño,
Se caracteriza porque el paciente presenta alguna de estas condiciones:
- Una saturación de oxígeno menor del 90% durante más de cinco minutos
- Una saturación de oxígeno menor del 90% durante el 30% del registro
- Una presión arterial de anormalmente elevado durante el periodo de sueño o desproporcionadamente elevado respecto a los niveles de vigilia.
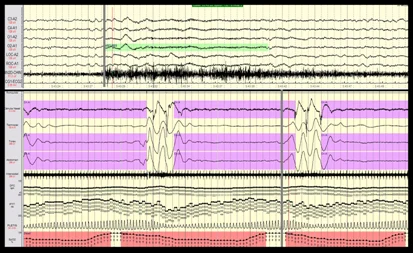
¿Cómo se hace?
Es un estudio inocuo para el paciente, ya que no están descritos efectos adversos para el paciente.
No existen corrientes eléctricas hacia el paciente, ni radiaciones, y se realiza sin ningún tipo de anestesia o sedación.

Se hace en una sala de exploración donde el paciente debe dormir espontáneamente durante las horas que habitualmente lo haga, mientras se registra y almacena las diferentes señales.
Posteriormente un especialista en sueño, en nuestro caso un Especialista en NEUROFISIOLOGIA MÉDICA analizará todos los datos registrados y almacenados.
Debe revisar todas las horas registradas siendo un procedimiento largo y laborioso.
Los parámetros básicos estudiados son:
- Actividad cerebral mediante electroencefalografía (EEG),
- Actividad muscular mediante electromiografía (EMG) del mentón y de las extremidades inferiores
- Actividad del movimiento ocular mediante electrooculograma (EOG)
Estos parámetros nos permiten realizar un minucioso análisis de la estructura del sueño de cada paciente valorando los diferentes porcentajes de las distintas fases de sueño (fase 1, fase 2, fase 3 y REM), el número de ciclos, la latencia de sueño, la latencia de sueño REM, la eficiencia de sueño entre otros.
La codificación de las distintas fases de sueño se realiza de la siguiente manera:
- La fase 1 del NREM es la transición desde la vigilia al sueño con movimientos oculares lentos.
- La fase 2 del NREM se define por la aparición de complejos K , en este caso la actividad ocular permanece ausente y el EMG continúa de manera similar al estadio 1. Las fase 1 y 2 se les conoce como sueño lento superficial.
- La fase 3 del NREM, también llamado sueño lento profundo, se caracteriza por ser un sueño con más del 20% (pero menos del 50%) de actividad delta de amplitud elevada Los husos del sueño pueden persistir, sigue sin haber actividad ocular, y la actividad del EMG permanece a un nivel disminuido.
- El sueño REM se caracteriza por un EEG de baja amplitud y de frecuencia mixta similar al de la fase 1 del NREM. El EOG muestras movimientos oculares rápidos, similares a las que se observan cuando estamos despiertos y con los ojos abiertos. La actividad del EMG refleja atonía muscular completa muy característica de este estado.
Sigue explorando mas pruebas de diagnóstico del sueño
Actigrafía
Prueba indicada para el diagnóstico del insomnio o de las alteraciones del ritmo circadiano.
Test de mantenimiento de vigilia
Test para evaluar la capacidad que tiene el individuo para mantenerse despierto durante un periodo de tiempo
Test de inmovilización sugerida
Prueba complementaria para valorar la intensidad del Síndrome de Piernas Inquietas (SPI)
Polisomnografía con graduación de CPAP
Técnica neurofisiológica que estudia el sueño mediante el registro de múltiples parámetros fisiológicos que incluye la aplicación de un dispositivo CPAP
Poligrafía respiratoria domiciliaria
Técnica que se realiza a domicilio para el estudio del ronquido y de la apnea del sueño
Electroencefalografía con privación del sueño
Prueba indolora que registra de manera objetiva el estado de la actividad eléctrica cerebral durante el sueño
Opiniones de nuestros clientes
John Doe
Decidí operarme en Clínica Otosalud porque me dio mucha confianza. Conocí al doctor, me explicó la cirugía, todos los detalles, y me resolvió todas las dudas.
Ana Estévez
Gracias al Dr. Ayala y su equipo, de un sueño han hecho una realidad. Y una mujer FELIZ! Agradecer todo el trabajo bien realizado también a todo su equipo y a las enfermeras de la clínica OtoSalud. Un abrazo. ¡Hasta siempre!
Belenbb
Me hice una rinoplastia con el Dr Ayala y durante todo el proceso me ha asesorado desde un punto de vista muy profesional y el resultado ha sido excelente. Es un gran cirujano. Estoy super contenta y super agradecida por su trato y cuidado.
Son1
Me siento muy agradecida con el doctor Luis Ayala, el resultado es muy natural y perfecto, siempre respetando la armonía de mi rostro. Repito gran profesional y mejor persona.
Mdp
Muy contenta con el resultado obtenido tras la realización de una rinoplastia, donde el doctor Luis Ayala ha cuidado cada detalle a nivel estético y de salud. Siendo además de un buen profesional una maravillosa persona y estuvo en todo en momento preocupándose por mi recuperación. Muy agradecida.
Bcp
Contentísima con mi rinoplastia. El doctor Luis Ayala es un gran profesional, supo desde el primer momento lo que yo quería y así lo proyecto mediante un resultado muy natural que se adecua perfectamente a mis rasgos (parece que no me he operado) fue al primero que consulté y me puse en sus manos, lo recomiendo al 100%, solo tengo palabras de agradecimiento.
Carla López22
Gracias al doctor Ayala merece la pena operarse de la nariz ya que te da toda la confianza y soluciona el problema.
Arf
Gracias al Dr. Ayala y su equipo, de un sueño hecho una realidad. Y una mujer FELIZ! Agradecer todo el trabajo bien realizado también a todo su equipo y a las enfermeras de la clínica Otosalud. Un abrazo. ¡Hasta siempre!
Francisco Muñoz
Casi un año después estoy más que contento con el resultado y puedo decir que ha cambiado mi vida. Me siento seguro y más atractivo y esto se refleja en todo que uno hace. Doy las gracias al Dr. Ayala y a todo su equipo.
Gemma López
Gracias al Dr. Ayala he recuperado mi “anterior” silueta y me he liberado del complejo que tanto me molestaba. Estoy enormemente agradecida al Dr. Ayala y a su equipo y confiaría nuevamente una y mil veces más en él.
John Doe
Decidí operarme en Clínica Otosalud porque me dio mucha confianza. Conocí al doctor, me explicó la cirugía, todos los detalles, y me resolvió todas las dudas.
Ana Estévez
Gracias al Dr. Ayala y su equipo, de un sueño han hecho una realidad. Y una mujer FELIZ! Agradecer todo el trabajo bien realizado también a todo su equipo y a las enfermeras de la clínica OtoSalud. Un abrazo. ¡Hasta siempre!
Belenbb
Me hice una rinoplastia con el Dr Ayala y durante todo el proceso me ha asesorado desde un punto de vista muy profesional y el resultado ha sido excelente. Es un gran cirujano. Estoy super contenta y super agradecida por su trato y cuidado.
Son1
Me siento muy agradecida con el doctor Luis Ayala, el resultado es muy natural y perfecto, siempre respetando la armonía de mi rostro. Repito gran profesional y mejor persona.
Mdp
Muy contenta con el resultado obtenido tras la realización de una rinoplastia, donde el doctor Luis Ayala ha cuidado cada detalle a nivel estético y de salud. Siendo además de un buen profesional una maravillosa persona y estuvo en todo en momento preocupándose por mi recuperación. Muy agradecida.
Bcp
Contentísima con mi rinoplastia. El doctor Luis Ayala es un gran profesional, supo desde el primer momento lo que yo quería y así lo proyecto mediante un resultado muy natural que se adecua perfectamente a mis rasgos (parece que no me he operado) fue al primero que consulté y me puse en sus manos, lo recomiendo al 100%, solo tengo palabras de agradecimiento.
Carla López22
Gracias al doctor Ayala merece la pena operarse de la nariz ya que te da toda la confianza y soluciona el problema.
Arf
Gracias al Dr. Ayala y su equipo, de un sueño hecho una realidad. Y una mujer FELIZ! Agradecer todo el trabajo bien realizado también a todo su equipo y a las enfermeras de la clínica Otosalud. Un abrazo. ¡Hasta siempre!
Francisco Muñoz
Casi un año después estoy más que contento con el resultado y puedo decir que ha cambiado mi vida. Me siento seguro y más atractivo y esto se refleja en todo que uno hace. Doy las gracias al Dr. Ayala y a todo su equipo.
Gemma López
Gracias al Dr. Ayala he recuperado mi “anterior” silueta y me he liberado del complejo que tanto me molestaba. Estoy enormemente agradecida al Dr. Ayala y a su equipo y confiaría nuevamente una y mil veces más en él.